Cấu trúc và sinh lý mạng lưới mạch bạch huyết – Phần 7: Phù bạch huyết
- Xuất bản: trực tuyến năm 2018 ngày 13 tháng 12
- Tác giả: Jerome W. Breslin , 1 Ying Yang , 1 Joshua P. Scallan , 1 Richard S. Sweat , 2 Shaquria P. Adderley , 1 và W. Lee Murfee 3
- Link nghiên cứu: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6459625/
Xem lại PHẦN 6 của nghiên cứu này.
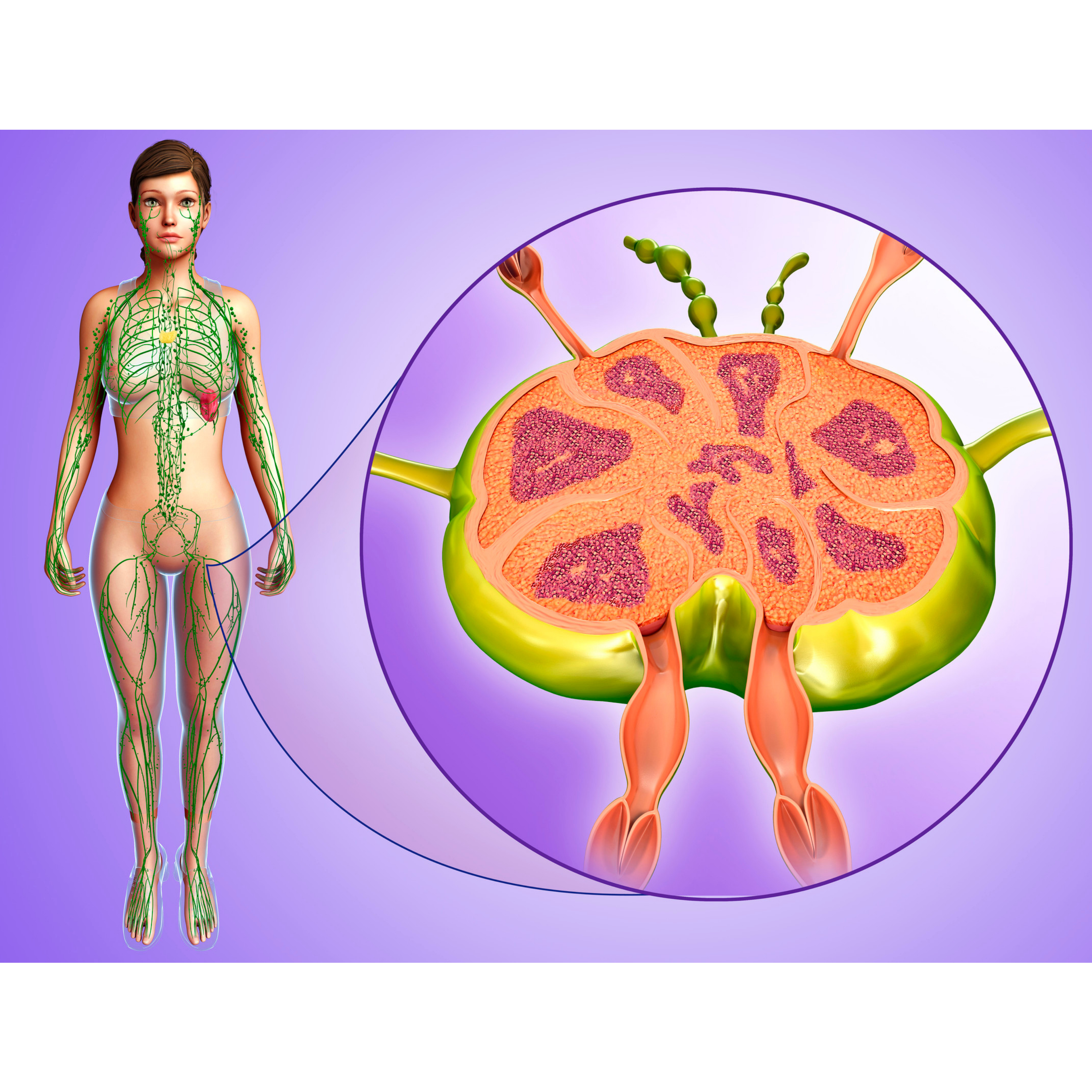
Phù bạch huyết
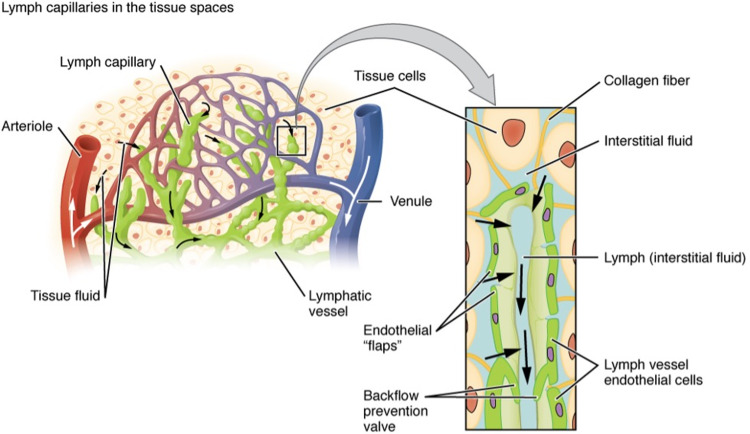
Mạch bạch huyết có vai trò quan trọng trong việc duy trì sự cân bằng dịch mô và do đó, mạng lưới bạch huyết không thể thực hiện đầy đủ chức năng này biểu hiện ở phù bạch huyết.
Phù bạch huyết được phân loại là nguyên phát nếu do đột biến gen di truyền và thứ phát nếu do chấn thương, chẳng hạn như phẫu thuật, xạ trị hoặc tắc nghẽn (ví dụ: ký sinh trùng giun chỉ). Mặc dù phù bạch huyết thường không đe dọa đến tính mạng nhưng đây là một căn bệnh suốt đời, tùy theo mức độ nghiêm trọng của nó có thể gây ra một loạt các vấn đề về vận động, đau đớn và dễ bị nhiễm trùng da. Điều trị bằng cách sử dụng quần áo nén và liệu pháp trị liệu. Bởi căn bệnh này kéo dài suốt đời nên việc điều trị thường cần có mối quan hệ chặt chẽ giữa bác sĩ và bệnh nhân.
Việc phân loại phù bạch huyết nguyên phát theo truyền thống dựa trên các đặc điểm lâm sàng, giai đoạn sống mà nó biểu hiện (khi sinh, tuổi dậy thì hoặc tuổi trưởng thành) và kết quả chụp ảnh tế bào lympho (143 ). Như đã đề cập ở trên trong phần phát triển bạch huyết, nhiều đột biến gen liên quan đến phù bạch huyết góp phần phát triển van hoặc tính toàn vẹn nội mô bạch huyết ( 140 , 577 , 859 ). Trong trường hợp bệnh Milroy, do đột biến của VEGFR3 hoặc chất chủ vận của nó là VEGF-C ( 131 , 328 , 384 , 516 ), cả hai sự suy giảm khả năng hấp thụ chất lỏng ở hệ bạch huyết ban đầu được đề xuất ban đầu như một cơ chế gây bệnh ( 684 ). Tuy nhiên, những phát hiện gần đây hơn cho thấy VEGFR3 góp phần hình thành và chức năng của van bạch huyết cho thấy rối loạn chức năng van cũng có thể là một yếu tố quan trọng ( 617 ). Trong hội chứng phù bạch huyết, do đột biến FOXC2 ( 317 ), bệnh nhân có lông mi bất thường khi sinh, nhưng sự khởi phát của phù bạch huyết thường xảy ra ở tuổi dậy thì hoặc muộn hơn, đôi khi muộn hơn 50 tuổi ( 132 ). Đột biến ảnh hưởng đến cả van bạch huyết và tĩnh mạch và cũng có thể gây ra sự xuất hiện bất thường của cơ trơn xung quanh hệ bạch huyết ban đầu ( 683 , 859 ). Đột biến của các gen này và một số gen khác liên quan đến các loại bệnh phù bạch huyết nguyên phát khác cho thấy chức năng sinh lý quan trọng của van bạch huyết trong việc duy trì “yếu tố an toàn” bình thường chống lại sự phát triển của chứng phù nề mô.
Phù bạch huyết thứ phát thường gặp hơn nhiều so với phù bạch huyết nguyên phát và thường được quan sát thấy sau khi cắt bỏ các hạch bạch huyết ở nách liên quan đến phẫu thuật ung thư vú. Kết quả là cánh tay bị sưng tấy nghiêm trọng phát triển từ nhiều tháng đến nhiều năm sau phẫu thuật. Sự khởi phát và mức độ phù bạch huyết thứ phát ở bệnh nhân ung thư vú đã trải qua phẫu thuật rất khác nhau và sinh lý bệnh là một lĩnh vực nghiên cứu chuyên sâu. Một yếu tố nguy cơ chính dẫn đến sự phát triển của phù bạch huyết thứ phát là béo phì, ( 393 ). Các yếu tố nguy cơ di truyền chỉ mới bắt đầu được nghiên cứu. Các gen tương tự liên quan đến phù bạch huyết nguyên phát, tức là những gen liên quan đến sự phát triển và duy trì van bạch huyết có thể góp phần gây ra tính nhạy cảm.
Cho đến nay, các biến thể gen của FOXC2 và FLT4 (mã hóa VEGFR3) đã được xác định trong bệnh giun chỉ bạch huyết, dạng phù bạch huyết thứ phát phổ biến nhất trên toàn thế giới và do nhiễm giun chỉ, chủ yếu là Wuchereria bancrofti ( 56 , 974 ). Ngoài ra, SNP trong các gen mã hóa VEGFR3, MMP-2 và phân tử kết dính tế bào liên quan đến kháng nguyên carcinoembryonic-1 (CEACAM-1), tất cả đều có vai trò trong quá trình tạo mạch bạch huyết, cũng đã được xác định là có ý nghĩa trong bệnh giun chỉ bạch huyết. 254 ). Điều hợp lý là các biến thể gen này có thể có tác động vừa phải đến tính toàn vẹn của thành bạch huyết hoặc duy trì van bạch huyết, làm giảm “biên độ an toàn” chống lại chứng phù nề khi tải lượng chất lỏng cao, trong khi không làm suy giảm dòng bạch huyết khi tải lượng chất lỏng bình thường.
Một số thay đổi trong các mô địa phương xảy ra cùng với sự phát triển của phù bạch huyết. Sự tích tụ chất lỏng có liên quan đến sự xâm nhập gia tăng của bạch cầu trung tính, đại thực bào và tế bào đuôi gai ( 1044 ). Môi trường viêm gây ra quá trình tái tạo mô chậm và tiến triển. Sự tích tụ chất béo tăng lên và có thể phát triển viêm mô tế bào và quầng ở da ( 139 ). Những bệnh nhiễm trùng này có liên quan đến khả năng miễn dịch bị thay đổi do quá trình thanh thải bạch huyết chậm hơn và có thể làm giảm sự di chuyển của tế bào đuôi gai đến các hạch bạch huyết ( 34 ). Việc tái tạo mô khác bao gồm xơ hóa, ảnh hưởng đến chức năng tổng thể của mô ( 45 , 1044 , 1192 , 1195 , 1212 ). Môi trường viêm cũng có vẻ ảnh hưởng đến áp lực kẽ ( 1142 ) và phản ứng bình thường của bơm bạch huyết trước những thay đổi về vị trí cơ thể bị suy giảm ( 806 , 807 ). Ngoài ra, tình trạng viêm có thể gây ra sự hiện diện của VEGF-C quá mức, sự tái cấu trúc bạch huyết bất thường thành các mạch bạch huyết giãn nở và rối loạn chức năng, đồng thời thâm nhiễm tế bào miễn dịch bổ sung ( 387 , 937 ). Trong bệnh phù bạch huyết nặng hơn, bằng chứng về sự suy giảm khả năng co bóp của hệ bạch huyết đã được báo cáo ( 714 , 1019 ). Những phụ nữ có áp lực bơm bạch huyết cao hơn và sự vận chuyển bạch huyết ở cánh tay trước khi phẫu thuật ung thư vú được phát hiện có nhiều khả năng bị phù bạch huyết thứ phát hơn ( 190 ). Sự tắc nghẽn mạch bạch huyết do sự phát triển quá mức không đúng cách và sự xâm lấn của lớp cơ trơn vào trong lòng cũng đã được báo cáo ở những bệnh nhân bị phù bạch huyết thứ phát ở chân ( 781 ). “Xơ cứng bạch huyết” này kết hợp với các quan sát khác về tình trạng suy giảm co bóp cho thấy bạch huyết trơn có thể bước vào giai đoạn tăng sinh trong quá trình phù bạch huyết, tương tự như kiểu hình cơ trơn mạch máu tổng hợp trong xơ vữa động mạch sau nong mạch ( 1080 ).
Một số mô hình động vật bị phù bạch huyết thứ phát đã được phát triển để hiểu rõ hơn về những thay đổi sinh lý bệnh ở các mô phù bạch huyết. Trong các nghiên cứu trước đây, phù bạch huyết thứ phát được tạo ra bằng phẫu thuật ở chân sau của chó và chuột hoặc tai thỏ ( 414 , 514 , 804 , 1043 , 1120 ). Những mô hình này liên quan đến việc cắt bỏ da và mô dưới da để làm gián đoạn dòng bạch huyết và có thể làm tăng thể tích mô đáng kể. Trong khi các mô hình động vật lớn hơn có thể phù hợp hơn với giải phẫu con người, các mô hình chuột mang lại khả năng sử dụng các phương pháp di truyền không có sẵn ở các loài khác. Do đó, phương pháp cắt bỏ da cũng đã được sử dụng rộng rãi ở phần gần đuôi chuột, gây phù nề đáng kể, tăng sản bạch huyết và tăng biểu hiện VEGF-C ( 936 , 997 , 1033 ). Mô hình này vẫn khá phổ biến và gần đây đã được sử dụng trong nỗ lực cải thiện tình trạng phù bạch huyết thông qua các phương pháp chống viêm ( 746 , 1070 ), được thảo luận chi tiết hơn trong phần tiếp theo. Phù bạch huyết thứ cấp ở chân sau của chuột cũng đã được phát triển và được coi là phù hợp hơn về mặt giải phẫu. Thành công ban đầu trong việc tạo ra phù bạch huyết thứ phát đạt được nhờ phương pháp chiếu xạ vùng háng kết hợp với thắt mạch bạch huyết ( 779 ). Do lo ngại sự suy giảm tế bào tủy do bức xạ gây ra là yếu tố gây nhiễu, mô hình đã được cải tiến để tạo ra phù bạch huyết ở chi sau bằng cách phẫu thuật cắt bỏ các hạch bạch huyết bẹn và khoeo cũng như các miếng mỡ xung quanh. Mô hình này tạo ra sự phù nề và giãn nở đáng kể giữa cơ và biểu bì, tăng độ dày của da, bạch huyết giãn nở và bất thường, đồng thời tăng VEGF-C, VEGFR-3 và Prox1 mRNA ( 467 ). Nói chung, việc cải tiến liên tục các mô hình này thể hiện một bước quan trọng hướng tới sự hiểu biết tốt hơn về sinh lý bệnh của phù bạch huyết.
Béo phì, bạch huyết và phù bạch huyết
Béo phì là một bệnh dịch của thế kỷ 21, với tỷ lệ mắc bệnh trên toàn thế giới ngày càng tăng và hầu hết dân số trưởng thành đều thừa cân hoặc béo phì ( 334 ). Đáng báo động hơn nữa là tỷ lệ béo phì ở trẻ em ngày càng gia tăng. Ngày càng có nhiều bằng chứng về mối liên hệ qua lại giữa rối loạn chức năng bạch huyết và béo phì ( 681 ). Béo phì từ lâu đã được biết đến là một yếu tố nguy cơ thứ phát, nhưng gần đây người ta cũng chứng minh rằng béo phì quá mức có thể gây ra phù bạch huyết khi không có các yếu tố nguy cơ khác ( 393 , 715 , 1078 ). Ngày càng có nhiều bằng chứng lâm sàng cho thấy rằng bệnh nhân béo phì dễ bị phù bạch huyết thứ phát và phù bạch huyết nguyên phát có thể gây ra bệnh béo phì khởi phát ở người trưởng thành ( 330 ).
Mô hình động vật cũng cho thấy mối liên hệ giữa béo phì và rối loạn chức năng bạch huyết. Những con chuột béo phì đã được chứng minh là có khả năng vận chuyển bạch huyết bị suy giảm và giảm sự di chuyển của tế bào đuôi gai đến các hạch bạch huyết ( 1132 ). Ngoài ra, trong mô hình chuột bị phù bạch huyết, chuột béo phì được chứng minh là có chức năng bạch huyết bị suy giảm liên quan đến tình trạng viêm, xơ hóa và tích tụ mỡ gia tăng ( 955 ). Mối liên quan giữa béo phì và viêm đã được biết đến trong nhiều thập kỷ. Tình trạng viêm do béo phì có thể bắt đầu từ chính các tế bào mỡ. Bạch huyết là một chất lỏng giàu lipid được nhũ hóa và sự lắng đọng chất béo đầu tiên phát triển dọc theo các cấu trúc bạch huyết và tất cả các hạch bạch huyết đều nằm trong mô mỡ. Tuy nhiên, mối quan hệ nhân quả giữa sự tích tụ mỡ và bạch huyết vẫn chưa rõ ràng ( 1113 ). Điều ngày càng rõ ràng hơn là tình trạng ứ đọng bạch huyết và/hoặc rò rỉ chất lỏng từ mạch bạch huyết có thể thúc đẩy sự tích tụ mỡ ( 940 ). Sự gián đoạn hoặc trục trặc trong hệ thống dẫn lưu bạch huyết, dẫn đến phù bạch huyết và tăng dịch kẽ mãn tính, dẫn đến xu hướng tăng các nguyên bào sợi, tế bào mỡ và tế bào sừng trong mô ( 980 ). Sự tích tụ chất lỏng này dẫn đến xơ hóa cũng như giảm lượng oxy và chức năng đại thực bào ( 1184 ). Béo phì được coi là tình trạng dễ dẫn đến xơ hóa. Khi bị phù bạch huyết, ứ đọng bạch huyết bắt đầu một chu kỳ viêm-xơ hóa mô tiến triển-làm suy giảm chức năng bạch huyết, theo thời gian dẫn đến suy cơ quan cuối của hệ bạch huyết ( 45 , 187 ).
Trong khi khả năng đơn bội của Prox1 dẫn đến béo phì khởi phát ở chuột trưởng thành ( 418 ), một quan sát lâm sàng đã được thấy ở những bệnh nhân mắc chứng tăng lipid máu kết hợp mang tính chất gia đình (FCHL) bị thiếu hụt PROX1 và/hoặc FOXC2, cả hai đều cần thiết cho quá trình hình thành mạch bạch huyết. ( 1113 ). Dữ liệu từ nghiên cứu này cho thấy những thay đổi trong hệ bạch huyết có thể góp phần tạo ra kiểu hình FCHL ( 449 ).
Các mô hình chuột bị mất Flt4 (Vegfr3), một thụ thể quan trọng cho quá trình tạo mạch bạch huyết bình thường, phát triển sự lắng đọng mỡ dưới da bất thường ( 519 ). Quá trình tạo mạch bạch huyết bình thường liên quan đến sự cân bằng tinh tế giữa các cytokine tạo mạch bạch huyết và kháng thể, giúp tạo ra sự sửa chữa bạch huyết ( 1193 ). Yan và cộng sự. đã chứng minh rằng sự kích thích tế bào gốc có nguồn gốc từ mỡ bằng VEGF-C hoặc ức chế TGF-β1 gây ra sự hình thành mạch bạch huyết ( 1166 ). Tình trạng thiếu oxy và viêm làm tăng biểu hiện HIFIα và điều này có thể phối hợp với quá trình tạo mạch bạch huyết ( 1194 ). Giảm biểu hiện HIFIα làm giảm biểu hiện VEGF-C ( 1194 ). Sự hình thành bạch huyết dẫn đến giảm ứ đọng dịch bạch huyết. Đây là một chu kỳ tái diễn vì ứ đọng dẫn đến viêm và biểu hiện cytokine kháng lympho, điều này cũng dẫn đến giảm chức năng bạch huyết và phù nề trầm trọng hơn. Người ta đã chứng minh rằng phù bạch huyết và ứ đọng bạch huyết dẫn đến viêm tế bào CD4+ và thâm nhiễm tế bào T trợ giúp trưởng thành trong khi việc mất tế bào CD4+ làm giảm những thay đổi bệnh lý liên quan đến phù bạch huyết ( 1195 ). Sự suy giảm tế bào CD4+ cũng được chứng minh là có tác dụng ức chế quá trình xơ hóa và xơ hóa là yếu tố điều chỉnh quan trọng chức năng và tái tạo bạch huyết, đồng thời là dấu hiệu đặc trưng của bệnh phù bạch huyết ( 45 , 1195 ).
Dòng bạch huyết bị suy giảm đã được chứng minh là gây viêm và điều hòa lại các gen biệt hóa tế bào mỡ và biểu hiện adipokine ( 38 ). Ngoài axit béo, sản phẩm bài tiết lớn nhất của mô mỡ là adipokine, chất này cũng liên quan đến quá trình viêm. Tế bào mỡ rất quan trọng đối với chức năng trao đổi chất, tế bào mỡ nhỏ thúc đẩy cân bằng nội môi trao đổi chất, trong khi tế bào mỡ lớn tuyển dụng đại thực bào và thúc đẩy quá trình viêm ( 392 ). IL-6 là chất điều chỉnh cân bằng nội môi của mỡ ở bệnh béo phì và tăng cao trong các mô hình phù bạch huyết nguyên phát và thứ phát. Kết quả trong một nghiên cứu khác chứng minh sự biểu hiện của IL-6 có liên quan đến sự lắng đọng mỡ và tình trạng viêm CD4+ và đã giảm rõ rệt ở chuột CD4KO ( 224 ). Ngoài ra, việc mất chức năng IL-6 dẫn đến sự tích tụ mỡ tăng lên đáng kể sau chấn thương bạch huyết ở đuôi. Các quan sát trong các nghiên cứu này cho thấy rằng IL-6 tăng lên do sự lắng đọng mỡ và viêm tế bào CD4+ trong phù bạch huyết và biểu hiện IL-6 trong phù bạch huyết có tác dụng hạn chế tích tụ mỡ ( 224 ).
Ngoài tất cả những phát hiện được đề cập trước đó, những con chuột bị tăng cholesterol máu đã được chứng minh là có biểu hiện rối loạn chức năng bạch huyết và thoái hóa mạch máu ( 604 ). Nói chung, những phát hiện này cho thấy mối quan hệ qua lại quan trọng giữa hệ bạch huyết và mô mỡ. Chúng tôi nghĩ rằng mối quan hệ này góp phần đáng kể vào sự phát triển của bệnh do béo phì và do đó cũng có thể đóng vai trò là mục tiêu tiềm năng để cải thiện hoặc thậm chí đảo ngược sự tiến triển của bệnh do béo phì và đưa những người béo phì trở thành kiểu hình gầy hơn một cách hiệu quả hơn.
Điều trị lâm sàng cho bệnh phù bạch huyết từ lâu đã được giới hạn ở các liệu pháp vật lý bao gồm cả băng ép. Tuy nhiên, gần đây đã có một tiến bộ quan trọng có thể dẫn tới việc điều trị bằng thuốc. Ketoprofen, một loại thuốc chống viêm không steroid đã được chứng minh là có tác dụng đảo ngược mô bệnh học trong bệnh phù bạch huyết thực nghiệm ở chuột ( 746 ). Gần đây hơn, tác dụng có lợi của ketoprofen được cho là do khả năng đặc hiệu của nó trong việc đối kháng LTB 4 , được phát hiện là tăng cao trong dịch bạch huyết khi bị phù bạch huyết ( 1070 ). Những kết quả này cho thấy hứa hẹn về một mục tiêu thuốc trong tương lai cho bệnh phù bạch huyết.
Có thể bạn quan tâm:
-
Bệnh tự kỷ, giảm trí nhớ và sương mù não: Thải độc Hệ bạch huyết vùng đầu như thế nào?
-
Hệ thống bạch huyết: Đánh giá về tác động của nắn chỉnh xương
-
Lập bản đồ hệ thống bạch huyết trên các quy mô cơ thể và các lĩnh vực chuyên môn: Báo cáo từ hội thảo của Viện Tim, Phổi và Máu Quốc gia năm 2021 tại Hội nghị chuyên đề về bạch huyết Boston
-
Hệ bạch huyết và hạch canh gác: đường dẫn ung thư di căn
-
Cấu trúc và sinh lý mạng lưới mạch bạch huyết – Phần 8: Bạch huyết đường liêu hóa và liệu pháp miễn dịch