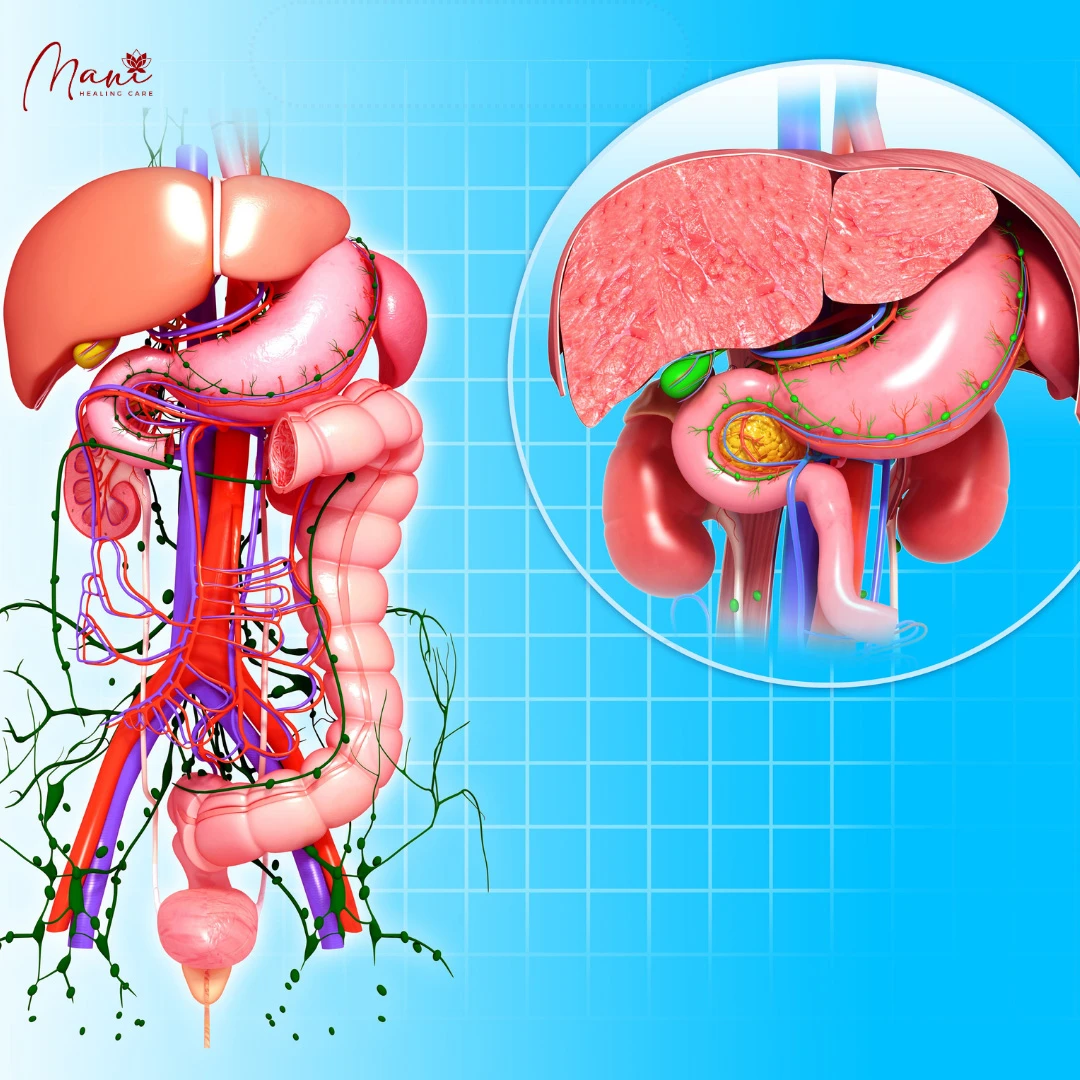
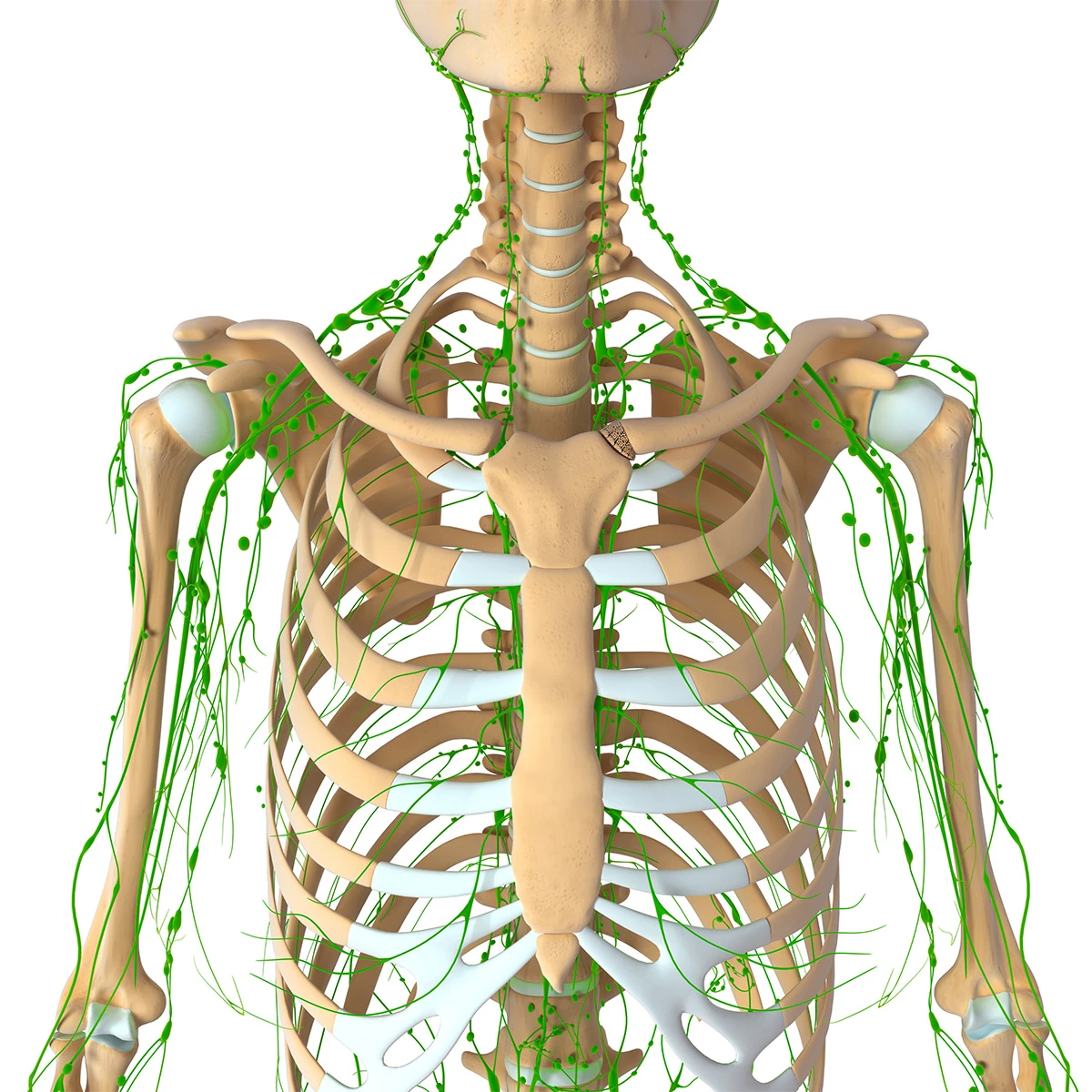
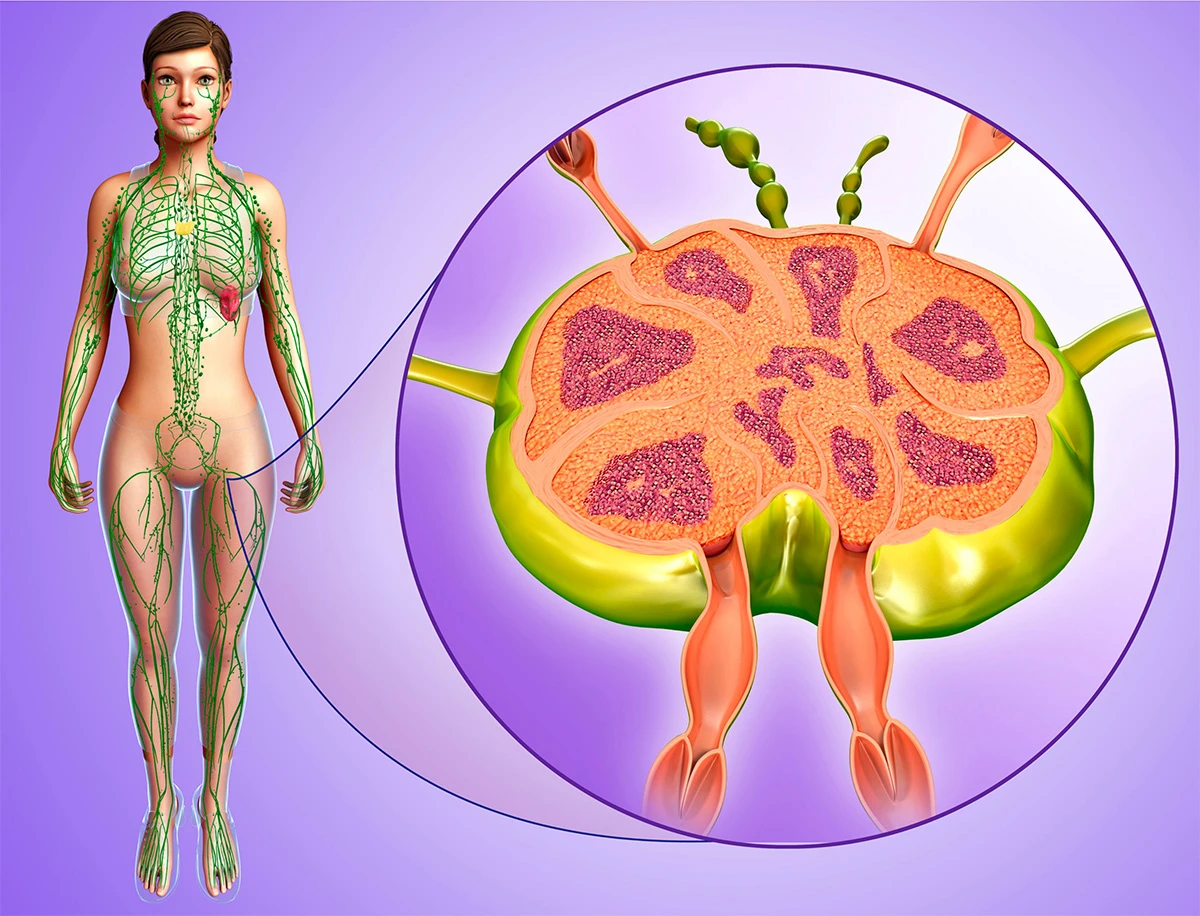
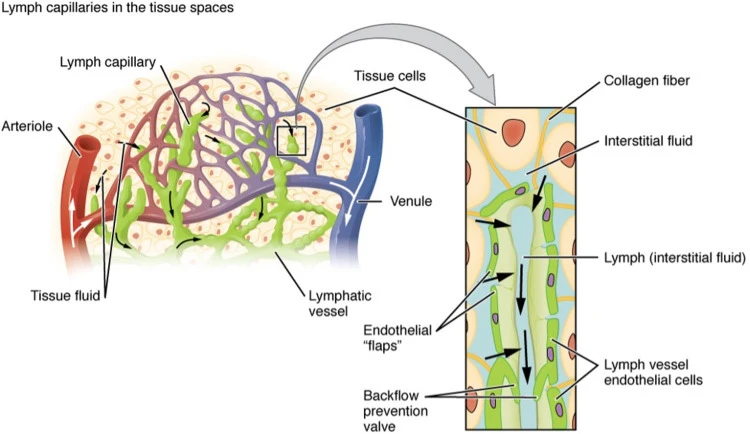
Làm sáng tỏ sự di chuyển giữa mạch bạch huyết đến hạch bạch huyết và từ mạch bạch huyết đến tĩnh mạch
Xuất bản: Ngày 10 tháng 7 năm 2023
- Bệnh tự kỷ, giảm trí nhớ và sương mù não: Thải độc Hệ bạch huyết vùng đầu như thế nào?
- Hệ thống bạch huyết: Đánh giá về tác động của nắn chỉnh xương
- Lập bản đồ hệ thống bạch huyết trên các quy mô cơ thể và các lĩnh vực chuyên môn: Báo cáo từ hội thảo của Viện Tim, Phổi và Máu Quốc gia năm 2021 tại Hội nghị chuyên đề về bạch huyết Boston
- Hệ bạch huyết và hạch canh gác: đường dẫn ung thư di căn
- Cấu trúc và sinh lý mạng lưới mạch bạch huyết – Phần 8: Bạch huyết đường liêu hóa và liệu pháp miễn dịch
Tác giả: Yasser Almadani , Peter Davison , Johnny Ionut Efanov ,George Kokosis và Joshua Vorstenbosch
Nguồn nghiên cứu: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10777230/
Tóm tắt
Nội dung chính [hiện]
Phù bạch huyết là một tình trạng phổ biến và không có cách chữa trị dứt điểm. Nó ảnh hưởng đến nhiều bệnh nhân ở các lứa tuổi và hoàn cảnh khác nhau. Điều đáng lo lắng của tình trạng mãn tính này đòi hỏi phải có nhiều nghiên cứu hơn và bảo hiểm chăm sóc sức khỏe toàn diện hơn cho những bệnh nhân bị ảnh hưởng. Ở các nước phát triển, những người sống sót sau ung thư bị ảnh hưởng bởi tình trạng này một cách mất cân đối. Các yếu tố như: bóc tách hạch và xạ trị khiến nhiều bệnh nhân ung thư dễ bị phù bạch huyết hơn. Khó khăn trong việc điều trị bệnh phù bạch huyết là nó chỉ có hiệu quả trên phạm vi rộng với các triệu chứng có thể thay đổi đáng kể. Việc quản lý bảo tồn phù bạch huyết vẫn là lựa chọn quản lý ban đầu chính. Tuy nhiên, phẫu thuật phù bạch huyết có thể mang lại hy vọng cũng như nâng cao chất lượng cuộc sống cho nhiều bệnh nhân mắc phải tình trạng ngày càng nặng nề và suy nhược này. Các thủ thuật tái tạo và sinh lý đang trở thành một vũ khí quan trọng của bác sĩ phẫu thuật tạo hình và tái tạo hiện đại. Những tiến bộ gần đây trong phẫu thuật phù bạch huyết sinh lý đang đẩy nhanh quá trình chuyển đổi từ phẫu thuật thử nghiệm sang các thủ thuật được áp dụng và chấp nhận rộng rãi. Từ đó có thể có những thành công lớn trong cuộc chiến chống lại tình trạng này. Phẫu thuật phù bạch huyết cũng là một lựa chọn đầy kỳ vọng cho nhiều bệnh nhân, nó có thể giúp ngăn ngừa sự phát triển phù bạch huyết ở những bệnh nhân có nguy cơ cao.
Giới thiệu và dịch tễ học
phù bạch huyết (phù bạch huyết) là một bệnh mãn tính, tiến triển của hệ bạch huyết, tồn tại trên nhiều biểu hiện. Trên toàn cầu, người ta ước tính rằng bệnh phù bạch huyết ảnh hưởng đến 1 trên 30 người, có sự biến động lớn trong sự phổ biến và nguyên nhân được ước tính của nó giữa các quốc gia đang phát triển và các quốc gia phát triển. Các nghiên cứu dịch tễ học ước tính rằng tỷ lệ mắc phù bạch huyết ở Bắc Mỹ nằm trong khoảng từ 1/1.000 đến 1/36. Ở các nước phát triển, phù bạch huyết chủ yếu từ di chứng của phẫu thuật cắt bỏ ung thư, gây áp lực đáng kể cho nhóm bệnh nhân bị căng thẳng . Người ta ước tính rằng phù bạch huyết liên quan đến ung thư vú ( BCRL) phát triển ở khoảng 21% số người sống sót sau ung thư vú, trong khi việc cắt bỏ khối u ác tính hoặc ung thư phụ khoa làm giảm đáng kể nguy cơ phát triển phù bạch huyết do với ung thư vú, ước tính lần lượt là khoảng 13% và 10%. Điều này có thể liên quan đến phẫu thuật bóc tách hạch (phẫu thuật bóc tách hạch), vì người ta ước tính rằng 31–49% bệnh nhân trải qua phẫu thuật bóc tách hạch nách để kiểm soát ung thư vú sẽ tiếp tục phát triển phù bạch huyết. Ngay cả tổn thương bạch huyết tối thiểu dưới hình thức sinh thiết hạch bạch huyết trọng điểm cũng được cho là có liên quan đến sự phát triển phù bạch huyết ở 5–7% bệnh nhân.
Các loại phù bạch huyết
phù bạch huyết chủ yếu liên quan đến các nguyên nhân di truyền khác nhau, dẫn đến thiếu hụt sự phát triển của hệ bạch huyết. phù bạch huyết gốc thường được chia thành: (I) phù bạch huyết bẩm sinh, xuất hiện khi mới sinh hoặc được xác định trong vòng 2 năm sau khi sinh, bao gồm 10–25% trường hợp phù bạch huyết nguyên phát; (II) phù bạch huyết praecox, là loại phù bạch huyết gốc phổ biến nhất, chiếm 65–80% các trường hợp nguyên phát, hầu như chỉ được quan sát thấy ở phụ nữ trẻ xảy ra trong độ tuổi dậy thì; hoặc (III) phù bạch huyết muộn, bắt đầu sau 35 tuổi và được cho là chiếm dưới 10% các trường hợp phù bạch huyết gốc.
Phù bạch huyết thứ cấp là kết quả của sự gián đoạn hệ thống bạch huyết phát triển bình thường. Điều này có thể dẫn đến tắc nghẽn các kênh bạch huyết và mất cân bằng giữa việc sản xuất dịch bạch huyết và dòng chảy ra khỏi các vùng cơ thể bị ảnh hưởng. Nhiều nguyên nhân khác nhau có liên quan đến sự phát triển của phù bạch huyết thứ phát bao gồm: phẫu thuật cắt bỏ khối u, xạ trị, chấn thương, nhiễm trùng tái phát, suy tĩnh mạch mạn tính, béo phì và nhiễm trùng giun chỉ, đặc biệt là do Wuchereria bancrofti — nguyên nhân phổ biến nhất trên toàn thế giới với hơn 51 triệu ca (số người nhiễm bệnh năm 2018 theo ước tính của Tổ chức Y tế Thế giới-WHO)
Tuy nhiên, không giống như phù bạch huyết sơ cấp, cấu trúc tổng thể của hệ bạch huyết được bảo tồn ở phù bạch huyết thứ cấp mặc dù chức năng của nó bị suy giảm. Điều này giúp phân biệt về mặt khái niệm thứ cấp với phù bạch huyết sơ cấp trong đó các khiếm khuyết giải phẫu của hệ bạch huyết được phát hiện ở các cấp độ cấu trúc khác nhau. Cuối cùng, điều này có thể dẫn đến kết quả phẫu thuật kém thuận lợi đối với phù bạch huyết nguyên phát so với phù bạch huyết thứ phát ở giai đoạn đầu. Trong nhiều trường hợp ở phù bạch huyết sơ cấp phát triển làm tổn thương bạch huyết có thể cản trở hiệu quả của điều trị phẫu thuật vì sự chậm trễ này được cho là làm tăng nguy cơ phẫu thuật thất bại. Các nguyên tắc tương tự được áp dụng cho các giai đoạn muộn của phù bạch huyết thứ cấp, khi tình trạng xơ hóa xảy ra và các mạch bạch huyết mất khả năng vận chuyển dịch bạch huyết, do đó bắt đầu vòng luẩn quẩn của việc dẫn lưu bạch huyết bị suy giảm và tích tụ dịch kẽ và phản ứng miễn dịch bị thay đổi dẫn đến viêm mãn tính .
Sinh lý bệnh học
phù bạch huyết là một tình trạng thường bị bỏ qua, liên quan đến các quá trình phức tạp ở cấp độ vi mô và vĩ mô. Một trong những chức năng chính của hệ bạch huyết là duy trì cân bằng chất lỏng trong mô. Hệ thống bạch huyết đóng một vai trò quan trọng trong việc trả lại và vận chuyển chất lọc mao mạch và protein huyết tương đã lọc cũng như chất béo được nhũ hóa vào máu. Bằng cách đó, các mạch bạch huyết hoàn thành quá trình tuần hoàn ngoại mạch của chất lỏng, protein và duy trì cân bằng nội môi tổng thể . Đây là một quá trình liên tục trong đó sức lọc và lực hấp thụ dẫn đến “trạng thái ổn định”. Hệ thống bạch huyết cũng đóng một vai trò không thể thiếu trong hệ thống miễn dịch và hệ tuần hoàn, nơi nó hỗ trợ vận chuyển chất béo.
Phù bạch huyết được đặc trưng bởi sự gia tăng thể tích tứ chi do sự tích tụ dịch mô, sự tăng sinh của tế bào và sản xuất collagen quá mức do hậu quả của việc dẫn lưu bạch huyết bị suy yếu. Kết quả là sự xâm nhập của vi khuẩn được tăng cường do các yếu tố đã tạo ra bởi dịch bạch huyết bị gián đoạn. Người ta ước tính rằng hệ thống bạch huyết có thể vận chuyển từ 20 đến hơn 200 mL trong 24 giờ cho mỗi chi. Đúng như dự đoán, nếu khả năng này bị mất, nước, protein, chất béo và các tế bào miễn dịch di chuyển sẽ bị ứ đọng, cuối cùng dẫn đến sẹo và mất khả năng co bóp của hệ bạch huyết.
Do trạng thái ổn định bị gián đoạn và tình trạng ứ đọng, hơn 50% bệnh nhân phù bạch huyết phát triển viêm da bạch huyết do vi khuẩn (DLA). Có hai đường dẫn lưu bạch huyết ở mỗi chi; mạng lưới dưới da bề ngoài và mạng lưới dưới da sâu hơn . Trong trường hợp bị cản trở, khi một con đường bị gián đoạn, con đường còn lại sẽ cố gắng bù đắp cho con đường kia bằng cách tăng cường nỗ lực thoát nước. Tuy nhiên, có báo cáo rằng con đường dưới da hiệu quả hơn và kết quả là bệnh nhân thường không phát triển phù bạch huyết do tắc nghẽn hệ thống dưới da. Dữ liệu gần đây cho thấy các hạch bạch huyết cũng liên lạc với hệ thống tĩnh mạch thông qua các tĩnh mạch bạch huyết có thể dẫn lưu dịch bạch huyết từ mô xung quanh vào nút, cuối cùng chảy vào hệ thống mạch máu tĩnh mạch cục bộ, cho ta thấy sự ảnh hưởng giữa ứ đọng tĩnh mạch mãn tính không được kiểm soát và sự phát triển của phù bạch huyết.
Ảnh hướng của phù bạch huyết
phù bạch huyết l ảnh hưởng đáng kể đến cuộc sống của bệnh nhân. Nhìn chung, phù bạch huyết có liên quan đến những di chứng về thể chất và tâm lý bao gồm: đau đớn, giảm sức lực, giảm chức năng và giảm sự tự tin. Trọng lượng các chi ngày càng tăng dường như là một yếu tố gây căng thẳng đáng kể đối với bệnh nhân phù bạch huyết và việc giảm trọng lượng các chi khiên bệnh nhân yên tâm hơn.
Do tính không đồng nhất và các biểu hiện khác nhau của phù bạch huyết, biểu hiện chính xác của tình trạng mãn tính này có thể khó nắm bắt. Các câu hỏi chỉ ra rằng bệnh nhân phù bạch huyết gặp phải tình trạng: lo lắng, tâm trạng, sức khỏe, khả năng tự chủ, sức khỏe nói chung và sức sống tổng thể. LYMQOL đã nổi lên như một biện pháp đơn giản và hữu ích sử dụng trong thực hành lâm sàng và bối cảnh khoa học nhằm đánh giá chất lượng cuộc sống (QoL) của bệnh nhân phù bạch huyết. Các thước đo kết quả QoL khác bao gồm thang đo phù bạch huyết 27 chi trên (ULL27), bảng câu hỏi dạng ngắn 36 (SF-36),, bảng câu hỏi về vận động, khuyết tật và sức khỏe về bạch huyết (Lymph-ICF), và thang điểm ảnh hưởng đến cuộc sống do bạch huyết (LLIS) của chân tay. QoL sau điều trị phẫu thuật sinh lý cho phù bạch huyết là kết quả được báo cáo trong 32 nghiên cứu. Kết quả thông nối tĩnh mạch bạch huyết (LVA) đã được đánh giá trong 18 nghiên cứu và 14 nghiên cứu đã xem xét kết quả QoL của chuyển hạch bạch huyết mạch máu (VLNT). Tất cả những nghiên cứu đó đều kết luận rằng phẫu thuật phù bạch huyết sinh lý đã dẫn đến sự cải thiện về QoL trong khoảng 50–100%.
Rủi ro
Mạng lưới phù bạch huyết quốc gia định nghĩa những người có nguy cơ mắc phù bạch huyết là “ những cá nhân chưa có các biểu hiện và triệu chứng phù hợp với chẩn đoán phù bạch huyết nhưng đã biết hệ thống bạch huyết của họ bị suy yếu ” . Nhiều nghiên cứu đã xem xét các yếu tố nguy cơ khác nhau góp phần vào sự phát triển của phù bạch huyết. Các yếu tố nguy cơ thường gặp bao gồm béo phì, xạ trị, các thủ tục phẫu thuật liên quan đến hạch bạch huyết, nhiễm trùng và các yếu tố di truyền. Dữ liệu tiến cứu cho thấy những bệnh nhân có chỉ số BMI >30 kg/m2 có nguy cơ phát triển phù bạch huyết liên quan đến ung thư vú cao gấp ba lần so với những bệnh nhân có chỉ số BMI <25 kg/m2 ( 53).
Có mối liên quan chặt chẽ giữa phẫu thuật cắt hạch và sự phát triển của phù bạch huyết. Người ta ước tính rằng tỷ lệ phát triển phù bạch huyết ở chi dưới dao động từ 7,6% đến 35,1% sau khi sinh thiết hạch gác bẹn và từ 48,8% đến 82,5% sau khi sinh thiết hạch bẹn. Điều này so sánh với tỷ lệ phát triển phù bạch huyết từ 4,4% đến 14,6% ở chi trên sau phẫu thuật bóc tách hạch ở nách để cắt bỏ khối u ác tính. Tỷ lệ mắc phù bạch huyết liên quan đến ung thư vú sau phẫu thuật bóc tách hạch ở nách dao động từ 4,1% đến 21,4%.
Bức xạ là một yếu tố nguy cơ được chấp nhận rộng rãi khác góp phần vào sự phát triển của phù bạch huyết, đặc biệt là trong bối cảnh cắt bỏ khối u ung thư hoặc cắt hạch. Như đã nhấn mạnh trước đây, trạng thái ổn định bị gián đoạn trong các kênh bạch huyết do xơ hóa do bức xạ gây ra dẫn đến ứ đọng và khiến bệnh nhân phù bạch huyết bị nhiễm trùng tái phát. Những bệnh nhân phù bạch huyết bị nhiễm trùng sớm có nguy cơ phát triển phù bạch huyết cao hơn. Bức xạ thường được sử dụng như liệu pháp bổ trợ sau phẫu thuật và tác động của bức xạ lên các mạch bạch huyết có tác dụng hiệp đồng với tác động của sự gián đoạn phẫu thuật. Ví dụ, tỷ lệ mắc phù bạch huyết sau phẫu thuật bóc tách hạch ở nách và xạ trị bổ trợ tăng trung bình lên 33,4%.
Yếu tố di truyền cũng có thể đóng một vai trò trong sự phát triển phù bạch huyết. Nhiều đột biến di truyền khác nhau đang được kiểm tra và đây là một lĩnh vực đang được nghiên cứu. phù bạch huyết có đặc điểm của một số hội chứng, bao gồm hội chứng rối loạn dị dạng tĩnh mạch hiếm gặp, dị dạng mạch máu. Bệnh nhân có bất thường về hệ bạch huyết có thể được phân loại dựa trên biểu hiện lâm sàng của họ thành một trong hai loại: loạn sản bạch huyết (GLD- một dạng phù bạch huyết nguyên phát hiếm gặp) trong đó 4 gen được cho là nguyên nhân: CCBE1, FAT4 , PIEZO1 và EPHB4 , và đa- chứng loạn sản bạch huyết từng đoạn có liên quan đến hệ thống được coi là do đột biến soma.
Bên cạnh những khía cạnh thú vị của nghiên cứu phù bạch huyết là những hạn chế trong cách hiểu của chúng ta về giải phẫu bạch huyết. Kiến thức chi tiết về các kênh dẫn lưu bạch huyết có thể giúp xác định những bệnh nhân nhạy cảm hơn để có thể hưởng lợi từ các thủ tục phòng ngừa. Con đường bạch huyết rất hữu ích trong việc đánh giá mức độ nghiêm trọng khác nhau của biểu hiện phù bạch huyết.
Đường bạch huyết ba nhánh, hay còn được gọi là Caplan, đã được mô tả trên tử thi và được mô tả như một đường hỗ trợ tiềm năng cho việc dẫn lưu bạch huyết ở chi trên, có thể dẫn lưu trực tiếp đến các hạch bạch huyết ở vai chứ không phải các hạch bạch huyết ở nách. Tầm quan trọng khi hiện diện hoặc không có con đường phụ này sẽ đòi hỏi các nghiên cứu theo dõi lâu dài. Những nghiên cứu này có thể giúp xác định nguy cơ cá nhân mắc phù bạch huyết sau khi bóc tách hạch nách.
Phân loại
phù bạch huyết tồn tại trên một phạm vi rộng, nhấn mạnh tầm quan trọng của một hệ thống phân loại rõ ràng và được hiểu rộng rãi. Hệ thống phân loại của hiệp hội bạch huyết quốc tế (ISL) được áp dụng rộng rãi và phân giai đoạn phù bạch huyết dựa trên sự tiến triển của bệnh
Mặc dù được sử dụng và ứng dụng rộng rãi, sự phân loại hiệp hội bạch huyết quốc tế không được áp dụng rộng rãi và các hệ thống phân loại khác cũng được chấp nhận rộng rãi
Phương thức chẩn đoán ở phù bạch huyết
Phù bạch huyết vẫn là một chẩn đoán lâm sàng vì nó được chẩn đoán bằng lịch sử bệnh và khám trực tiếp. Thông thường, đó là một chẩn đoán loại trừ, bệnh nhân thường có các lý do khác gây sưng tấy tứ chi (như huyết khối tĩnh mạch sâu, suy tĩnh mạch, suy tim sung huyết, suy thận), những yếu tố này được loại trừ trước khi họ đến gặp bác sĩ chuyên khoa phù bạch huyết. Tuy nhiên, kỹ thuật hình ảnh hiện đại của hệ thống mạch bạch huyết bao gồm: chụp X-quang tương phản bạch huyết, chụp xạ hình bạch huyết, chụp cắt lớp bạch huyết cận hồng ngoại, chụp cắt lớp vi tính mạch máu và chụp cộng hưởng từ (MRI) cùng với phẫu thuật có thể giúp chúng ta có hiểu biết thêm về phù bạch huyết và hỗ trợ kế hoạch phẫu thuật.
Các phương thức hình ảnh cũng là nền tảng để phân loại phù bạch huyết, như trong phân loại bệnh phù bạch huyết của MD Anderson [Trung tâm Ung thư MD Anderson (MDACC)] dựa trên hệ thống phân giai đoạn chụp ảnh mạch bạch huyết màu xanh lá cây indocyanine (ICG) (bảng 3). Chụp mạch bạch huyết ICG có thể tạo điều kiện thuận lợi cho việc hình dung rõ ràng các dòng bạch huyết bề mặt trong thời gian thực mà không cần tiếp xúc với bức xạ.
Siêu âm màu cũng có thể sử dụng như một phương thức chẩn đoán và lập kế hoạch trước phẫu thuật, có thể là một phương thức hình ảnh an toàn và tương đối tiết kiệm chi phí. Siêu âm màu đang ngày càng trở thành phương pháp tiêu chuẩn trong lập kế hoạch trước phẫu thuật cho thông nối tĩnh mạch bạch huyết vì nó cho phép hình dung cả hai mạch bạch huyết và tĩnh mạch.
Tiện ích của hình ảnh chuyên biệt không chỉ giới hạn ở việc chẩn đoán và phân giai đoạn phù bạch huyết. Các nghiên cứu gần đây nhấn mạnh tiện ích của việc lập bản đồ bạch huyết ngược trong quá trình phẫu thuật hướng dẫn bác sĩ phẫu thuật tránh các hạch bạch huyết trong lưu vực hạch bạch huyết khu vực dẫn lưu đến chi của người hiến và do đó làm giảm nguy cơ gây ra phù bạch huyết ở vị trí cho do điều trị. Chụp cắt lớp vi tính phát xạ đơn photon (SPECT)/chụp cắt lớp vi tính (CT) hỗ trợ việc lập một kế hoạch sáng tạo so với phương pháp chụp nhấp nháy bạch huyết để lên kế hoạch chi tiết trước phẫu thuật.
Chụp cộng hưởng từ mạch bạch huyết (MR) tương phản có thể giúp hình dung tình trạng hình thái chính xác của các mạch bạch huyết và các hạch bạch huyết ở chi bị ảnh hưởng. Nó có thể minh họa trạng thái chức năng của việc vận chuyển dòng bạch huyết trong bạch huyết và các hạch bằng cách quan sát theo thời gian thực. Chụp cộng hưởng từ mạch bạch huyết là phương pháp tiếp cận nhanh chóng, kết hợp kiểm tra hình thái và chức năng trong một lần chụp duy nhất.
Chụp cộng hưởng từ mạch bạch huyết cho ta biết những thông số đáng tin cậy như: tỷ lệ/loại chất béo-chất lỏng có thể hướng dẫn các quyết định. Chụp cộng hưởng từ mạch bạch huyết tạo điều kiện thuận lợi cho việc xác định các chi bị tổn thương phù bạch huyết với sự tăng sinh xơ mỡ tiến triển có thể không đáp ứng tốt với điều trị bảo tồn hoặc phẫu thuật phù bạch huyết sinh lý, chẳng hạn như ghép hạch mạch máu và thông nối tĩnh mạch bạch huyết. Trong những trường hợp này, hút mỡ có thể là một lựa chọn khả thi kết hợp với liệu pháp nén. Mặt khác, một chi có thành phần chất lỏng cao hơn có thể đáp ứng tốt hơn với liệu pháp giảm sung huyết, ghép hạch bạch huyết có mạch máu hoặc thông nối tĩnh mạch bạch huyết. Tuy nhiên, thời điểm lý tưởng và lựa chọn bệnh nhân vẫn là những yếu tố quan trọng cần được xem xét.
Chụp xạ hình bạch huyết là một phương pháp hình ảnh đáng tin cậy khác để đánh giá phù bạch huyết và đánh giá kết quả của các biện pháp can thiệp. Nó đòi hỏi phải tiêm trong da chất keo có đánh dấu phóng xạ ở phần xa của chi, sau đó chụp ảnh các kênh bạch huyết.
Quản lý bệnh phù bạch huyết
Việc quản lý bệnh phù bạch huyết vẫn là một thách thức ngành đối với nhiều chuyên gia chăm sóc sức khỏe. Ngày càng nhiều bác sĩ vi phẫu, nhiều phương pháp phẫu thuật mới đang tiếp tục được cải tiến hơn và ngày càng được áp dụng như một phần của trang thiết bị phẫu thuật để quản lý phù bạch huyết.
Thời gian
Có nhiều ý kiến cho rằng việc điều trị phẫu thuật phù bạch huyết có hiệu quả hơn ở giai đoạn đầu, trước khi xảy ra tình trạng xơ hóa lan rộng. Việc phát hiện sớm các triệu chứng phù bạch huyết là chìa khóa để đạt được kết quả phẫu thuật tốt nhất. Với dữ liệu quan trọng như các yếu tố rủi ro ảnh hưởng đến phù bạch huyết, bắt buộc phải xác định những bệnh nhân có xu hướng phát triển phù bạch huyết trong giai đoạn đầu. Do đó, các chuyên gia chăm sóc sức khỏe như bác sĩ ung thư, bác sĩ phẫu thuật ung thư, chuyên gia phù bạch huyết, bác sĩ chuyên về phù bạch huyết và bác sĩ phẫu thuật tái tạo có vai trò rất quan trọng trong việc phát hiện các triệu chứng sớm của phù bạch huyết ở những người sống sót sau ung thư. Sự liên hệ chặt chẽ này giúp các bác sĩ có thể xác định những bệnh nhân dễ mắc bệnh và tạo điều kiện thuận lợi cho họ điều trị bằng phẫu thuật trong giai đoạn đầu của phù bạch huyết, do đó ngăn ngừa sự tiến triển của bệnh và có khả năng cải thiện kết quả.
Quản lý bệnh
Việc quản lý phù bạch huyết có thể được chia thành hai loại: bảo thủ (không phẫu thuật) và phẫu thuật. Liệu pháp dẫn lưu hoàn toàn (CDT) được chấp nhận rộng rãi như là phương pháp điều trị đầu tay để kiểm soát phù bạch huyết và cho thấy kết quả xuất sắc trong việc quản lý chăm sóc da. Liệu pháp dẫn lưu hoàn toàn bao gồm hai giai đoạn điều trị và bốn thành phần: chăm sóc da, dẫn lưu bạch huyết bằng tay (MLD), liệu pháp nén và các bài tập. Giai đoạn đầu nhằm mục đích giảm tối đa thể tích chi, thông qua việc sử dụng dịch vụ chăm sóc da, dẫn lưu bạch huyết bằng tay, quấn nhiều lớp và các bài tập hàng ngày. Giai đoạn thứ hai nhằm mục đích duy trì và tối ưu hóa kết quả thu được trong giai đoạn đầu và bao gồm việc mặc quần áo co giãn, tập thể dục, chăm sóc da và dẫn lưu bạch huyết bằng tay khi cần thiết. Liệu pháp dẫn lưu hoàn toàn vẫn là nền tảng trong việc giảm thể tích các chi, kiểm soát triệu chứng và đã chứng minh có dấu hiệu cải thiện kết quả QoL ở bệnh nhân phù bạch huyết.
Việc dẫn lưu bạch huyết bằng tay do chuyên gia vật lý trị liệu chuyên môn thực hiện có thể tăng cường sự hấp thụ chất lỏng của các mao mạch bạch huyết, cuối cùng làm tăng lượng chất lỏng quay trở lại hệ thống tĩnh mạch. Một số dữ liệu cho thấy dẫn lưu bạch huyết bằng tay có thể mang lại một số lợi ích bổ sung trong phù bạch huyết sớm, Tuy nhiên, ở phù bạch huyết từ trung bình đến nặng, dẫn lưu bạch huyết bằng tay có thể không mang lại lợi ích bổ sung khi kết hợp với Liệu pháp dẫn lưu hoàn toàn. Một phân tích tổng hợp gần đây của 12 thử nghiệm ngẫu nhiên có đối chứng (RCT) chứng minh phát hiện này và gợi ý rằng dẫn lưu bạch huyết bằng tay không làm giảm hoặc ngăn ngừa đáng kể phù bạch huyết ở bệnh nhân sau phẫu thuật ung thư vú. Các kết luận tương tự cũng được đưa ra đối với các thiết bị nén khí nén không liên tục, trong đó một số thử nghiệm ngẫu nhiên có đối chứng cho rằng các thiết bị này không mang lại lợi ích bổ sung khi sử dụng kết hợp với quản lý phù bạch huyết.
Nhìn chung, việc theo dõi cẩn thận phù bạch huyết bằng Liệu pháp dẫn lưu hoàn toàn có thể giảm được 45–70% khối lượng phù bạch huyết. Dữ liệu tiến cứu gần đây chỉ ra rằng Liệu pháp dẫn lưu hoàn toàn đã dẫn đến giảm khối lượng dư thừa đáng kể về mặt thống kê lên tới 66,5% và 71,5% đối với phù bạch huyết chi trên và chi dưới tương ứng. Một nghiên cứu khác xem xét tác dụng của Liệu pháp dẫn lưu hoàn toàn trên 299 bệnh nhân phù bạch huyết chi trên hoặc chi dưới, loại sơ cấp và thứ cấp, trong đó Liệu pháp dẫn lưu hoàn toàn được áp dụng trong khoảng 15,7 ngày và dẫn đến giảm thể tích 59,1% ở chi trên và 67,7% ở chi dưới. Morgan và cộng sự đã chứng minh mức giảm lớn hơn 50% trong số 78 bệnh nhân phù bạch huyết liên quan đến ung thư vú có mức độ I và II phù bạch huyết đã theo dõi Liệu pháp dẫn lưu hoàn toàn trong 1 tháng (5 ngày mỗi tuần).
Trong các giai đoạn khác nhau của liệu pháp dẫn lưu hoàn toàn, việc điều chỉnh thường xuyên là rất quan trọng để duy trì và tiếp tục tiến triển những điều đã đạt được. Mặc dù tốn thời gian nhưng việc tuân thủ và cam kết lâu dài với Liệu pháp dẫn lưu hoàn toàn vẫn là một cách tiếp cận quan trọng và hiệu quả trong quản lý phù bạch huyết. Được biết, 56% phụ nữ được chẩn đoán mắc bệnh phù bạch huyết liên quan đến ung thư vú cho biết: phù bạch huyết là tạo áp lực về mặt tài chính cho họ, chi phí cũng tăng lên theo mức độ nghiêm trọng của phù bạch huyết. phù bạch huyết liên quan đến ung thư vú cũng thông báo rằng chi phí của quần áo bó chiếm tỷ lệ lớn trong số các chi phí này. Điều này nhấn mạnh tầm quan trọng của việc cung cấp bảo hiểm toàn diện từ các nhà cung cấp bảo hiểm nhằm giảm bớt một số gánh nặng tài chính cho bệnh nhân phù bạch huyết và cuối cùng là tiết kiệm chi phí cho hệ thống chăm sóc sức khỏe lên tới 21.483 USD nhờ giảm các đợt viêm mô tế bào và số lần nhập viện sau đó. Thật không may, với mức chi phí thay đổi được cung cấp bởi nhiều nhà cung cấp bảo hiểm, nhiều bệnh nhân phù bạch huyết phải tự chi trả một khoản tiền lớn mỗi năm cho dịch vụ chăm sóc phù bạch huyết. Các nghiên cứu chỉ ra rằng bệnh nhân phù bạch huyết bị phù bạch huyết từ trung bình đến nặng phải trả hơn 1.400 đô la Úc cho việc chăm sóc phù bạch huyết mỗi năm.
Biện pháp phẫu thuật
Mục tiêu chính của các phương pháp điều trị phẫu thuật khác nhau cho phù bạch huyết là thiết lập lại các kênh lưu thông bạch huyết, chống lại tác động có hại của nó đối với trọng lượng các chi, giảm bớt một số căng thẳng về tin thần và giảm gánh nặng cho hoạt động tự chăm sóc hàng ngày như chăm sóc da và sử dụng quần áo bó của người bệnh. Những lựa chọn phẫu thuật đó có thể được phân loại rộng rãi thành: các thủ tục rút gọn, sinh lý và phòng ngừa. Có thể sử dụng các hình ảnh như chụp cắt lớp để hỗ trợ quá trình ra quyết định này. Việc xác định tỷ lệ mỡ-dịch bằng phương pháp chụp mạch bạch huyết MR có thể giúp ích cho việc cân nhắc giữa thủ thuật khử và thủ thuật sinh lý như đã thảo luận trước đây. Nếu quan sát thấy lượng mỡ và xơ hóa tối thiểu, một thủ thuật sinh lý có thể được xem xét. Chụp mạch bạch huyết ICG giúp quyết định xem có thể nhìn thấy đủ các hệ bạch huyết rõ ràng cho thông nối tĩnh mạch bạch huyết hay không hay chỉ quan sát thấy sự hấp thu ICG dạng bụi sao khuếch tán, việc vận chuyển bạch huyết qua mạch máu có thể là một lựa chọn hợp lý hơn.
Trong lịch sử, quy trình Charles đã được mô tả liên quan đến việc cắt bỏ các mô bị ảnh hưởng ở những bệnh nhân phù bạch huyết nặng, bao gồm cả da và mô mềm và sử dụng phương pháp ghép da. Tuy nhiên, cách tiếp cận này đã gặp phải những thách thức đáng kể trong việc chữa lành vết thương và thẩm mỹ. Gần đây, hút mỡ tích tụ mỡ thừa đang trở nên phổ biến. Các kỹ thuật hút mỡ cho phù bạch huyết đang liên tục phát triển và một số tác giả đã đạt được mục tiêu giảm trọng lượng các chi về mức bình thường. Ngay cả ở những bệnh nhân không trải qua bất kỳ sự can thiệp phẫu thuật nào khác đối với phù bạch huyết, trọng lượng giảm trung bình 20-23% khi sử dụng phương pháp hút mỡ nhờ loại bỏ các mô xơ mỡ được tạo ra do ứ đọng dịch bạch huyết kéo dài. Một trong những ưu điểm chính của hút mỡ nằm ở khả năng vốn có của nó trong việc loại bỏ mô mỡ xơ phì đại tích tụ ở các chi do phù bạch huyết và duy trì kết quả trong thời gian dài.
Nói chung, các quy trình hút mỡ có thể có hiệu quả, ngay cả trong các trường hợp phù bạch huyết tiến triển và nặng (giai đoạn II và đặc biệt là giai đoạn III) . Chúng có thể đặc biệt hữu ích trong trường hợp xơ hóa và tích tụ mỡ đáng kể. Hút mỡ là một biện pháp quan trọng và hiệu quả cho việc sử dụng liệu pháp né một khu vực trên cơ thể vì các nghiên cứu chỉ ra rằng khi so sánh việc sử dụng kết hợp liệu pháp hút mỡ và ép với liệu pháp điều trị đơn thuần ở bệnh nhân giai đoạn II, điều này dẫn đến giảm thể tích 115% so với 54% những bệnh nhân đã được điều trị bằng phương pháp nén khu vực cụ thể của cơ thể. Điều này đặc biệt có ý nghĩa ở phù bạch huyết liên quan đến ung thư vú khi liệu pháp hút mỡ và nén kết hợp làm giảm thể tích phù nề ở cánh tay nhiều hơn 50% so với chỉ dùng liệu pháp nén. Tác dụng của hút mỡ không chỉ giới hạn ở việc giảm trọng lượng mà còn làm giảm tỷ lệ mắc các đợt viêm mô tế bào mỗi năm
Giống như nhiều trường hợp khác, hút mỡ được coi là an toàn vì khả năng phục hồi nhanh chóng trong vòng 48 giờ. Tuy nhiên, nó không phải là không có rủi ro vì một số tác giả cho rằng nó có thể làm hỏng các kênh bạch huyết hiện có và làm phức tạp thêm các triệu chứng phù bạch huyết. Một số tác giả ủng hộ việc sử dụng quần áo nén vô trùng được sản xuất theo kích thước trong khi phẫu thuật để giảm thiểu sưng tấy sau phẫu thuật. Xâm nhập dịch sưng tấy cũng được khuyến cáo để giảm thiểu mất máu trong khi phẫu thuật. Việc tiếp tục sử dụng băng ép được coi là cần thiết để duy trì kết quả sau khi hút mỡ. Hút mỡ là một thủ thuật thu gọn khi bệnh nhân được phát hiện có lượng mỡ tích tụ đáng kể vì nó có thể làm giảm trọng lượng các chi ở bệnh phù bạch huyết một cách hiệu quả.
Hút mỡ cũng có thể kết hợp với phẫu thuật sinh lý phù bạch huyết. Thực hiện hút mỡ cùng thủ thuật sinh lý như thông nối tĩnh mạch bạch huyết đã được chứng minh việc giảm thể tích chi dưới mà không làm tổn thương các mạch bạch huyết hiện có. Mặt khác, hút mỡ theo sau một thủ thuật sinh lý khác được gọi là hạnh bạch huyết mạch máu lúc 11 và 22 tháng đã đạt được mức giảm thể tích dài hạn là 75% và 90% ở hai bệnh nhân phù bạch huyết chi trên. Trình tự ngược lại cũng cho thấy kết quả đáng khích lệ, trong đó hút mỡ được thực hiện ở giai đoạn thứ hai 6–8 tháng sau hạnh bạch huyết mạch máu. Lý do chính trong việc thực hiện hút mỡ đầu tiên trong các nghiên cứu này là để loại bỏ một số mô xơ rắn tích tụ do phù bạch huyết mà hạnh bạch huyết mạch máu có thể không giải quyết được. Cách tiếp cận theo giai đoạn này cũng cho phép tình trạng sưng tấy sau phẫu thuật giảm bớt. Việc giảm dần tình trạng sưng tấy sau hút mỡ có thể mất khoảng 6 đến 12 tháng để đạt được “trạng thái ổn định”. hạnh bạch huyết mạch máu có thể được thực hiện sau khi đạt đến giai đoạn này.
Thủ tục sinh lý. Các thủ tục sinh lý nhằm mục đích khôi phục và tái tạo hệ thống dẫn lưu sinh lý của hệ bạch huyết. Nhiều chiến lược đã được mô tả để đạt được mục tiêu khó nắm bắt này bao gồm việc sửa chữa trực tiếp hệ bạch huyết, thông nối tĩnh mạch bạch huyết và hạch bạch huyết mạch máu. Các thủ tục này có hiệu quả nhất trong việc quản lý các giai đoạn đầu của phù bạch huyết.
Chuyển hạch bạch huyết có mạch máu. hạnh bạch huyết mạch máu liên quan đến việc lấy và chuyển các hạch bạch huyết chức năng từ vị trí được cho khỏe mạnh đến chi bị ảnh hưởng bởi phù bạch huyết . Các cơ chế chính xác mà qua đó hạnh bạch huyết mạch máu được cho là có hiệu quả vẫn là một chủ đề tranh luận. Hai lý thuyết thường được đưa ra. Điều đầu tiên gợi ý rằng các LN mới được cấy ghép hoạt động như một vùng áp suất thấp mới, ưu tiên dẫn lưu dịch bạch huyết và chuyển nó đến hệ thống tĩnh mạch tương tự như một máy bơm. Giả thuyết thứ hai cho rằng hạnh bạch huyết mạch máu có thể kích thích sự hình thành mạch bạch huyết thông qua sự tiết ra yếu tố tăng trưởng nội mô-C từ các hạch bạch huyết được cấy ghép, từ đó tạo ra các kênh dẫn lưu bạch huyết mới.
hạnh bạch huyết mạch máu đề xuất với các bệnh nhân việc tối ưu hóa bằng phương pháp điều trị không phẫu thuật, nhưng các bệnh nhân phải tuân thủ hàng ngày mặc một bộ nén có lớp áp lực lớn, ít nhất trong vòng 3 tháng. phù bạch huyết giai đoạn cao (MDACC giai đoạn III/IV) cũng có thể là dấu hiệu của hạch bạch huyết mạch máu. Không có viêm mô tế bào cấp tính hoặc tái phát ác tính cục bộ cũng được coi là điều kiện tiên quyết. Nên tránh thu hoạch từ các LN đã được mổ xẻ trước đó hoặc các khu vực được chiếu xạ do có thể gây sẹo mạch và hạch bạch huyết. Bệnh nhân mắc phù bạch huyết tiến triển có thể được hưởng lợi từ việc hút mỡ bổ sung hoặc thủ thuật loại bỏ khối mỡ sau này khi tình trạng xơ hóa đã dịu đi.
Vị trí lấy mô tốt
Vị trí nào lấy mô vẫn là một câu hỏi dai dẳng và kết quả là mô được lấy tiếp tục được cấy ghép thành công, điều này chứng minh sự lựa chọn của bác sĩ phẫu thuật dường như là yếu tố quyết định. Các vị trí lấy mô phổ biến bao gồm: vùng dưới cằm, vùng thượng đòn, vùng bẹn, trục ngực và mạc nối. Việc cân nhắc vị trí địa điểm của người nhận cũng rất quan trọng, trong đó cần xem xét các vết sẹo gần, điểm thắt, độ phồng và hình thức thẩm mỹ cuối cùng. Một số vị trí nhận phổ biến của chi trên và chi dưới được tóm tắt trong (Bảng 4) Sự phân bố dòng chảy ngược qua da trên ICG có thể hỗ trợ quyết định đặt vạt hạnh bạch huyết mạch máu. Khi dòng chảy ngược qua da cho thấy phần trên cánh tay hoặc đùi bị ảnh hưởng chủ yếu, có thể thực hiện hạch bạch huyết mạch máu giải phẫu phần gần (chỉnh hình). Tuy nhiên, khi dòng chảy ngược qua da được phát hiện chủ yếu tập trung ở phần xa theo sự phân bổ phụ thuộc vào trọng lực, thì hạnh bạch huyết mạch máu phần xa không giải phẫu (dị chỗ) có thể được thực hiện ở cẳng tay hoặc cẳng chân. ICG cũng đóng một vai trò quan trọng trong việc xác định các mạch bạch huyết bị tắc nghẽn, trong đó thông nối tĩnh mạch bạch huyết có thể được thực hiện cùng lúc với hạnh bạch huyết mạch máu nếu xác định được mục tiêu phù hợp cho thông nối tĩnh mạch bạch huyết.
Trong số các mô, đáng chú ý nhất của hạnh bạch huyết mạch máu là hạch bạch huyết dạ dày bằng phương pháp nội soi hoặc sử dụng phương pháp mở. Manrique và cộng sự đã chứng minh rằng phương pháp xâm lấn tối thiểu sử dụng nội soi để lấy vạt hạch dạ dày biểu mô có hiệu quả, ít gây đau sau phẫu thuật và mang lại sự dễ chịu cho bệnh nhân.
Hạch bạch huyết mạch máu không phải là không có rủi ro mà rủi ro lớn nhất là người hiến tặng mắc bệnh. Trong nỗ lực giảm thiểu nguy cơ phát triển phù bạch huyết tại cơ sở hiến tặng, hạnh bạch huyết mạch máu được tìm thấy trong ổ bụng đã được đề xuất. Omentum đang nổi lên như một nhà tài trợ lý tưởng cho hạnh bạch huyết mạch máu; tuy nhiên, việc sử dụng nó đã bị hạn chế bởi những lo ngại liên quan đến nhu cầu phẫu thuật nội soi. Kỹ thuật nội soi để thu hoạch vạt mạc nối đã được phổ biến rộng rãi hơn và gần đây thu hoạch bằng robot đã được giới thiệu mang lại thời gian nằm viện ngắn hơn, lượng máu mất ít hơn và giảm các biến chứng sau phẫu thuật trong các thủ thuật trong ổ bụng sử dụng robot phẫu thuật.
So với việc chỉ sử dụng phương pháp điều trị đơn độc, ngày càng có nhiều bằng chứng xác thực kết quả của hạch bạch huyết mạch máu . Các nghiên cứu cho thấy, khối lượng giảm trung bình là 47% nhờ sử dụng hạch bạch huyết mạch máu. Dữ liệu tiên lượng cũng xác nhận những phát hiện này cho thấy rằng vào thời điểm 24 tháng sau phẫu thuật, khối lượng các chi giảm tới 45% cùng với sự giảm đáng kể về mặt thống kê các đợt viêm mô tế bào và điểm LLIS.
Hạch bạch huyết mạch máu đã được chứng minh là làm giảm đáng kể viêm mô tế bào với rủi ro ở nơi hiến tặng thấp hơn. Sau phẫu thuật, tại cơ sở của chúng tôi sau khi thực hiện thủ thuật hạnh bạch huyết mạch máu cho chi trên, bệnh nhân thường được hướng dẫn hạn chế dang vai ở mức 45 độ và tránh nâng vật nặng quá 5 Pound. Đối với hạnh bạch huyết mạch máu chi dưới, bệnh nhân được hướng dẫn tránh mang vật nặng lên chi được phẫu thuật trong 2 tuần. Có thể tiếp tục mang vớ nén và quấn 1 tuần sau phẫu thuật đối với hạnh bạch huyết mạch máu chi trên và sau 2 tuần đối với hạnh bạch huyết mạch máu chi dưới. dẫn lưu bạch huyết bằng tay và mát-xa cũng có thể được tiếp tục lại sau 2 tuần phẫu thuật cho cả hai. Bệnh nhân có thể được theo dõi và đo lường sau 1 tuần, 3 tháng, 6 tháng, 1 năm và sau đó hàng năm sau hạch bạch huyết mạch máu.
Thông nối tĩnh mạch bạch huyết thông nối tĩnh mạch bạch huyết là một phương pháp đang trở nên phổ biến. Sự ra đời của các kỹ thuật siêu vi phẫu đã cho phép phương pháp thông nối tĩnh mạch bạch huyết liên tục phát triển. Cách tiếp cận này liên quan đến việc thông nối các mạch bạch huyết ở xa có đường kính từ 0,3 đến 0,8 mm đến các tĩnh mạch gần chỗ tắc nghẽn. Ảnh chụp mạch bạch huyết có thể sử dụng để xác định chính xác hệ bạch huyết chức năng cùng với thuốc nhuộm màu xanh và cũng có thể đánh giá tính chắc chắn của các lỗ nối trong khi phẫu thuật. Cuộc phẫu thuật phù bạch huyết sinh lý, thông nối tĩnh mạch bạch huyết được cho là có hiệu quả nhất ở giai đoạn đầu của bệnh phù bạch huyết trước khi các mạch bạch huyết bị xơ hóa phá hủy.
Các nghiên cứu gần đây nhấn mạnh rằng thông nối tĩnh mạch bạch huyết có thể ngăn ngừa sự tiến triển của phù mạch bạch huyết khi so sánh với liệu pháp bảo tồn đơn giản. Hơn nữa, Mihara và cộng sự đã đánh giá viêm mô tế bào trong một nhóm gồm 95 bệnh nhân và nhận thấy sự giảm đáng kể, viêm mô tế bào ở những bệnh nhân bị phù mạch bạch huyết chi trên hoặc chi dưới trước và sau thông nối tĩnh mạch bạch huyết. Hơn nữa, các nghiên cứu đã chứng minh rằng điện tích bị bệnh hoặc thể tích tứ chi giảm khoảng 35 đến 50%, thời gian theo dõi trung bình lớn hơn 1 năm với thông nối tĩnh mạch bạch huyết. Chang và cộng sự trong một phân tích tiến cứu trên 100 trường hợp liên tiếp đã báo cáo rằng 96% bệnh nhân cho biết các triệu chứng của họ được cải thiện chủ quan và mức giảm thể tích trung bình sau 12 tháng là 42%. Một nhóm nhỏ bệnh nhân được theo dõi trong 3 năm và mức giảm thể tích trung bình của họ vẫn ở mức 38%, cho thấy sự cải thiện lâu dài được duy trì. Đúng như dự đoán, các tác giả đã chỉ ra rằng thông nối tĩnh mạch bạch huyết mang lại kết quả vượt trội ở những bệnh nhân mắc phù mạch bạch huyết giai đoạn đầu so với những bệnh nhân mắc phù mạch bạch huyết tiến triển hơn.
Cuộc tranh luận sôi nổi xung quanh vấn đề, đâu là số lượng đường nối lý tưởng cần thực hiện để đạt được hiệu quả tối đa trong thông nối tĩnh mạch bạch huyết. Koshima và cộng sự ban đầu ủng hộ việc thực hiện càng nhiều đường nối càng tốt, đạt tới 10 thông nối tĩnh mạch bạch huyết cho chi trên. Mihara và cộng sự đã báo cáo mối tương quan tích cực giữa việc giảm thể tích và số lượng thông nối tĩnh mạch bạch huyết Tuy nhiên, những kết quả này có thể bị nhầm lẫn bởi tính không đồng nhất của quần thể bệnh nhân vì nhiều thông nối tĩnh mạch bạch huyết hơn có thể khả thi ở những bệnh nhân mắc phù mạch bạch huyết giai đoạn đầu. Khi các kỹ thuật thông nối tĩnh mạch bạch huyết tiếp tục phát triển, kết quả thuận lợi được báo cáo với số lượng đường nối ít hơn đáng kể. Campisi và cộng sự báo cáo thực hiện trung bình 2,1 (±1,2) thông nối tĩnh mạch bạch huyết ở giai đoạn III và IV phù mạch bạch huyết của chi dưới và đạt được mức giảm 41,8% chu vi chi sau 14,5 tháng theo dõi. Các tác giả cho rằng hiệu quả được duy trì mặc dù số lượng đường nối thực hiện giảm có liên quan đến khả năng thông nối tĩnh mạch bạch huyết phá vỡ chu kỳ tăng huyết áp bạch huyết, thoái hóa tế bào cơ trơn trong các kênh bạch huyết và rằng một thông nối tĩnh mạch bạch huyết được thực hiện tốt có thể đủ để phá vỡ vòng luẩn quẩn. Điều này trùng hợp với việc áp dụng ngày càng nhiều phương pháp xâm lấn tối thiểu hơn trong việc thực hiện thông nối tĩnh mạch bạch huyết dưới gây tê tại chỗ với chỉ 2 thông nối tĩnh mạch bạch huyết được báo cáo là dẫn đến kết quả khả quan.
Do thiếu thử nghiệm ngẫu nhiên có đối chứng so sánh kết quả của thông nối tĩnh mạch bạch huyết với hạnh bạch huyết mạch máu, quyết định giữa hạnh bạch huyết mạch máu và thông nối tĩnh mạch bạch huyết phụ thuộc phần lớn vào các yếu tố bệnh nhân, với hầu hết bệnh nhân chọn thực hiện thông nối tĩnh mạch bạch huyết do thẩm mỹ tốt hơn. Tuy nhiên, thông nối tĩnh mạch bạch huyết yêu cầu phải có sẵn hệ bạch huyết được cấp bằng sáng chế để thực hiện khâu nối và nếu không có điều đó, bệnh nhân vẫn có thể là đối tượng của hạch bạch huyết mạch máu.
Sự tuân thủ của bệnh nhân là một yếu tố thành công rất lớn vì việc đạt được kết quả tốt sau phẫu thuật phù mạch bạch huyết đòi hỏi phải tiếp tục tuân thủ Liệu pháp dẫn lưu hoàn toàn. Bệnh nhân được tư vấn rằng dù phẫu thuật thành công, họ vẫn có thể cần tiếp tục điều trị suốt đời. Sau phẫu thuật, tại cơ sở của chúng tôi, bệnh nhân được hướng dẫn tránh gây áp lực lên vết mổ và tránh nâng vật nặng (>5 pound) trong 2 tuần. Bệnh nhân không cần trị liệu phù mạch bạch huyết trong giai đoạn đầu hậu phẫu (2 tuần đầu) nhưng sẽ được hướng dẫn tiếp tục liệu pháp nén và xoa bóp khoảng 2 tuần sau phẫu thuật. Trong các buổi vật lý trị liệu ban đầu, người ta nhấn mạnh rằng không nên ấn trực tiếp hoặc xoa bóp lên vết mổ. Vào 3–4 tuần sau phẫu thuật, có thể hoạt động nhẹ nhàng trở lại.
Dựa trên dữ liệu hiện có, việc cung cấp cho những bệnh nhân không có hoặc có ít thay đổi về xơ hóa ở da, không có hoặc có một lượng nhỏ mô xơ thử nghiệm các kỹ thuật sinh lý (thông nối tĩnh mạch bạch huyết hoặc hạnh bạch huyết mạch máu) như một lựa chọn đầu tiên ở chi bị ảnh hưởng. Các kỹ thuật giảm thiểu tiếp theo như hút mỡ có thể được cung cấp như một lựa chọn thứ hai để giảm thể tích hơn nữa bằng cách loại bỏ mô xơ mỡ hiệu quả hơn.
Thủ tục dự phòng: Dù khả năng sống của nhiều bệnh nhân ung thư có dấu hiệu tốt thì nguy cơ mắc bệnh phù mạch bạch huyết vẫn tiếp tục tồn tại. Mặc dù có những đột phá đáng kể trong phương pháp vi phẫu đối với phẫu thuật phù mạch bạch huyết, nhưng chưa có phương pháp nào được chứng minh là có khả năng chữa khỏi bệnh dứt điểm. Do đó, các khái niệm về phương pháp chữa bệnh phòng ngừa bằng vi phẫu bạch huyết (LYMPHA) hoặc tái tạo bạch huyết ngay lập tức (ILR) đang ngày càng được chú ý và phổ biến. Trong lịch sử, các ca phẫu thuật phù mạch bạch huyết sinh lý được dành riêng cho những bệnh nhân đã được chẩn đoán mắc phù mạch bạch huyết. Tuy nhiên, ngày càng nhiều nghiên cứu chứng minh kết quả tốt đạt được và gợi ý rằng phẫu thuật phù mạch bạch huyết phòng ngừa có thể có hiệu quả trong việc ngăn ngừa phù mạch bạch huyết khởi phát trên nhiều khối u ác tính rắn bao gồm ung thư vú, khối u ác tính và ung thư phụ khoa.
Tái tạo bạch huyết ngay lập tức được giới thiệu bởi Boccardo và các tác giả trong nghiên cứu chuyên sâu của họ được xuất bản năm 2009. Tại thời điểm theo dõi 4 năm trước, 4% bệnh nhân có nguy cơ cao đã trải qua bóc tách hạch ở nách và xạ trị đã phát triển phù mạch bạch huyết do sử dụng tái tạo bạch huyết ngay lập tức. Tương tự, Feldman và cộng sự đã báo cáo tỷ lệ phù mạch bạch huyết 12,5% sau bóc tách hạch ở nách sau tái tạo bạch huyết ngay lập tức với thời gian theo dõi trung bình là 6 tháng, so với tỷ lệ lịch sử là 30,6%. Dữ liệu hồi cứu từ Cook và các cộng sự của ông cũng rất đáng khích lệ, với tỷ lệ phù mạch bạch huyết được báo cáo là 9,1% sau khi áp dụng tái tạo bạch huyết ngay lập tức, đây là một sự cải thiện so với kết quả phù mạch bạch huyết trước đây của họ. Một đánh giá hồi cứu khác đã chứng minh tính hiệu quả của tái tạo bạch huyết ngay lập tức ở những bệnh nhân có nguy cơ cao với tỷ lệ mắc phù mạch bạch huyết tổng thể là 3,1%. Johnson và cộng sự nhấn mạnh tính hiệu quả của tái tạo bạch huyết ngay lập tức ở nhóm bệnh nhân có nguy cơ cao với tỷ lệ phù mạch bạch huyết tổng thể là 3,1%. Tuy nhiên, bản chất hồi cứu của những nghiên cứu này, sự khác biệt trong các tiêu chí được sử dụng để chẩn đoán phù mạch bạch huyết, tính không đồng nhất của các phương thức đo lường được sử dụng và các khoảng thời gian theo dõi khác nhau là những hạn chế đáng kể. Hơn nữa, các phương pháp dự phòng không được áp dụng rộng rãi một phần vì những bệnh nhân trải qua bóc tách hạch không phải lúc nào cũng phát triển phù mạch bạch huyết.
Khi ngày càng có nhiều dữ liệu về tái tạo bạch huyết ngay lập tức, ngày càng có nhiều phân tích tổng hợp báo cáo kết quả tổng hợp cho phương pháp mới nổi này. Một đánh giá có hệ thống gần đây đã kết luận rằng tỷ lệ bệnh nhân phát triển phù mạch bạch huyết sau tái tạo bạch huyết ngay lập tức là 6,6% và thấp hơn đáng kể so với những bệnh nhân không tái tạo bạch huyết ở mức 30,5%. Điều này đã được chứng thực bằng một phân tích tổng hợp gần đây kết luận rằng chỉ có 2,7% bệnh nhân phát triển phù mạch bạch huyết sau ALND với tái tạo bạch huyết ngay lập tức. Tỷ lệ mắc phù mạch bạch huyết ngày càng được cải thiện, nguy cơ cao phát triển các hậu quả vĩnh viễn và tàn tật của phù mạch bạch huyết, đã dẫn đến sự quan tâm ngày càng tăng đối với tái tạo bạch huyết ngay lập tức.
Mặc dù có dữ liệu quan trọng nêu bật tiềm năng của các thủ thuật bạch huyết dự phòng, các nghiên cứu kết quả gần đây nhấn mạnh thêm sự cần thiết phải có thêm dữ liệu dài hạn. Levy và cộng sự đã làm sáng tỏ kết quả 4 năm của LYMPHA. Trong đánh giá hồi cứu, họ kết luận rằng LYMPHA có thể không ngăn ngừa sự phát triển phù bạch huyết ở những bệnh nhân trải qua bóc tách hạch nách. Tuy nhiên, họ thừa nhận một số hạn chế liên quan đến tính chất hồi cứu của nghiên cứu và cỡ mẫu nhỏ (45 bệnh nhân). Họ cũng thừa nhận phải nghiên cứu dài hạn hơn nữa. Điều này trái ngược với những phát hiện từ Herremans và các tác giả trong đánh giá hồi cứu 5 năm của họ trên 132 bệnh nhân. Trong nghiên cứu của họ, chẩn đoán phù mạch bạch huyết được thực hiện bởi các nhà trị liệu phù mạch bạch huyết được chứng nhận, trái ngược với các nghiên cứu LYMPHA khác. Họ kết luận rằng những bệnh nhân trải qua LYMPHA tại thời điểm bóc tách hạch ở nách ít có khả năng phát triển phù mạch bạch huyết hơn đáng kể. Một nghiên cứu khác bao gồm tổng cộng 380 bệnh nhân với thời gian theo dõi trung bình là 15 tháng đã kết luận rằng đoàn hệ LYMPHA có tỷ lệ phù mạch bạch huyết thấp hơn đáng kể cả trong phân tích đơn biến và đa biến.
Có 48% nhà cung cấp bảo hiểm chăm sóc sức khỏe có trụ sở tại Hoa Kỳ đã có tuyên bố bảo hiểm về thông nối tĩnh mạch bạch huyết hoặc hạnh bạch huyết mạch máu, trong đó việc hoàn trả chi phí luôn bị từ chối. Các quy trình hút mỡ và loại bỏ khối lượng lớn lần lượt được bao gồm trong 43% và 22% chính sách. Tuy nhiên, hơn 75% nhà cung cấp bảo hiểm áp đặt các tiêu chí nghiêm ngặt về hút mỡ trong quản lý phù mạch bạch huyết. Đây có thể là rào cản đáng kể trong việc điều trị cho nhiều bệnh nhân phù mạch bạch huyết và cuối cùng có thể gây ra tổn thất tài chính đáng kể do các chính sách bảo hiểm chăm sóc sức khỏe này.
Kết luận
Sự quan tâm tới phẫu thuật phù mạch bạch huyết ngày tăng và thúc đẩy nhiều ý tưởng mới đến gần hơn, được áp dụng rộng rãi hơn. Sự quan tâm và kinh nghiệm tích lũy mang đến những cơ hội đặc biệt để mở rộng nền tảng kiến thức liên quan đến phẫu thuật phù mạch bạch huyết khi các thử nghiệm đa trung tâm lớn vẫn còn hạn chế. Vẫn cần phải đánh giá phẫu thuật bạch huyết ở nhiều nhóm bệnh nhân khác nhau với các bệnh đồng mắc khác nhau và hiệu quả chi phí của nó ở các cơ sở khác nhau. Chúng tôi háo hức chờ đợi kết quả của thử nghiệm ngẫu nhiên có đối chứng hiện đang được tiến hành bao gồm thử nghiệm ngẫu nhiên có đối chứng Trung tâm Ung thư Memorial Sloan Kettering và thử nghiệm ngẫu nhiên có đối chứng của Đại học Stanford trên tái tạo bạch huyết ngay lập tức sau ALND.
Mọi người đều thấy được tầm quan trọng của việc chăm sóc đa ngành đối với phù mạch bạch huyết sẽ vẫn là nền tảng trong quản lý phù mạch bạch huyết. Các kết quả lấy bệnh nhân làm trung tâm sẽ tiếp tục hướng dẫn kiểm tra chéo phẫu thuật phù mạch bạch huyết và nhiều dữ liệu tiến cứu hơn sẽ giúp nâng cao hiệu quả của các kỹ thuật phẫu thuật này và hy vọng sẽ giúp giảm bớt gánh nặng đáng kể mà phù mạch bạch huyết gây ra cho bệnh nhân.
Các bài viết liên quan
Thomas Bartholin và hệ bạch huyết
Hiệu quả của việc dẫn lưu bạch huyết bằng tay trong điều trị tích cực giai đoạn I của bệnh phù bạch huyết liên quan đến ung thư vú
Cấu trúc và sinh lý mạng lưới mạch bạch huyết – Phần 8: Bạch huyết đường liêu hóa và liệu pháp miễn dịch
Hệ bạch huyết và hạch canh gác: đường dẫn ung thư di căn
Lập bản đồ hệ thống bạch huyết trên các quy mô cơ thể và các lĩnh vực chuyên môn: Báo cáo từ hội thảo của Viện Tim, Phổi và Máu Quốc gia năm 2021 tại Hội nghị chuyên đề về bạch huyết Boston
Hệ thống bạch huyết: Đánh giá về tác động của nắn chỉnh xương
Bệnh tự kỷ, giảm trí nhớ và sương mù não: Thải độc Hệ bạch huyết vùng đầu như thế nào?
Danh mục sản phẩm
-
Hotline mua hàng 096.7786.399
-
Giao hàng miễn phí Đơn hàng >1tr
-
Sản phẩm chính hãng Cam kết chính hãng 100%